Metastaattinen eturauhaskarsinooma tarkoittaa, että eturauhaskarsinooma on levinnyt eturauhasen ulkopuolelle ja muodostanut kasvaimia muihin kehon osiin. Tässä artikkelissa kerrotaan, miten metastaattinen eturauhassyöpä kehittyy, mihin elimiin eturauhassyöpä useimmiten tunkeutuu, metastaattisen eturauhassyöpäkasvaimen oireet ja miten lääkärit diagnosoivat metastaattisen eturauhassyöpäkasvaimen.
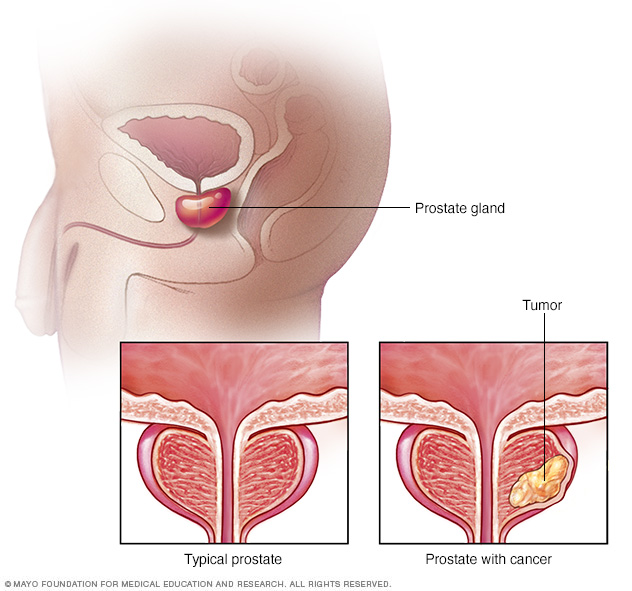
Mikä on metastaattinen eturauhaskarsinooma?
Eturauhaskarsinooma saa alkunsa eturauhasesta – miehen sukuelimestä, joka ympäröi virtsaputkea virtsarakon alapuolella. Syöpä muuttuu etäpesäkkeeksi, kun pahanlaatuiset eturauhassolut lähtevät primaarikasvaimesta, kulkeutuvat kehon kanavia pitkin ja kasvavat kaukaisissa kudoksissa. Eturauhasen etäpesäkkeinen syöpä osoittaa yleensä eturauhassyövän vaiheen IV kliinisissä porrastusjärjestelmissä. Kaukometastaasien esiintyminen muuttaa ennustetta, seurannan painopisteitä ja hoitovalintoja.
Vaiheen IV eturauhaskarsinoomassa syöpäsolut voivat tunkeutua alueille, kuten luihin, imusolmukkeisiin, maksaan tai keuhkoihin. Tämä leviäminen erottaa etäpesäkesyövän paikallisesta eturauhassyövästä, joka pysyy eturauhasen sisällä.

Miten metastaattinen eturauhassyöpä muodostuu ja esiintyy?
Eturauhasen syöpäsoluissa syntyy DNA-muutoksia, jotka saavat solut kasvamaan ja jakautumaan nopeasti. Terveet solut kuolevat normaalin eliniän jälkeen, mutta nämä muuttuneet solut elävät pidempään ja kasvaimen muodostamiseksi. Tämä kasvain tunkeutuu läheiseen terveeseen eturauhaskudokseen, tuhoaa sen ja tunkeutuu sitten imukanaviin tai verisuoniin. Jotkin syöpäsolut irtautuvat alkuperäisestä kasvaimesta ja käyttävät verenkiertoa tai imusuonistoa reitteinä siirtyäkseen kaukaisiin elimiin.
Uusissa paikoissa nämä syöpäsolut muodostavat sekundaarikasvaimia ja jatkavat lisääntymistään. Luuydinympäristö tarjoaa kemiallisia signaaleja ja rakenteellisen kapeikon, jotka suosivat eturauhassyöpäsolujen selviytymistä. Tämä on syy siihen, miksi eturauhassyöpä etäpesäkkeitä muodostuu usein luustoon. Syöpäsolujen sopeutuessa uusiin kudosympäristöihin tapahtuu edelleen leviämistä muihin elimiin, kuten keuhkoihin ja maksaan.
- Jopa 90 prosenttia eturauhassyövän etäpesäkkeistä leviää luihin.
- Noin 11 % eturauhassyövän etäpesäkkeistä leviää imusolmukkeisiin.
- Noin 10 % eturauhassyövän etäpesäkkeistä leviää maksaan.
- Noin 9 % eturauhassyövän etäpesäkkeistä leviää keuhkoihin.
Tekijät, kuten korkea-asteinen kasvaimen patologia, korkea eturauhaspesifisen antigeenin taso, nopea eturauhaspesifisen antigeenin nousu, sukuhistoria, tietyt geneettiset muutokset ja viivästynyt diagnoosi lisäävät eturauhaskarsinooman riskiä saada etäpesäkkeitä.
Metastaattisen eturauhaskarsinooman oireet
Oireet syntyvät sen mukaan, mihin syöpä leviää ja miten tämä leviäminen vaikuttaa kehon toimintoihin. Oireita ilmenee, kun sekundaarikasvaimet kasvavat niin suuriksi, että ne häiritsevät normaaleja prosesseja. Varhainen eturauhassyöpä ei useinkaan osoita mitään oireita, mutta etäpesäkkeinen eturauhassyöpä aiheuttaa yleensä havaittavia vaikutuksia.
1. Luun kipu
Luukipu on eturauhassyövän etäpesäkkeen yleisin oire. Syöpäsolut leviävät usein luihin, kuten selkärankaan, lantioon, lonkkaan, kylkiluihin tai reisiin. Kasvainesiintymät luussa aiheuttavat paikallista luun uudelleenmuokkausta, luun heikkenemistä sekä luukalvon ja hermojen ärsytystä. Kipua esiintyy yleensä alaselässä, lantiossa, lonkissa, kylkiluissa tai pitkissä luissa. Noin 62 %:lla oireilevista metastaattista eturauhassyöpää sairastavista potilaista esiintyy luukipua. Potilaiden tulisi huomioida etenevä tai uusi kipu, yöllinen kipu ja kipu, joka ei reagoi tavanomaisiin kipulääkkeisiin.
Huomaa, että heikentyneet luut lisäävät murtumien riskiä pienistä kaatumisista tai toiminnoista. Lääkäreiden on arvioitava äkillinen kivun lisääntyminen tai hermopuristuksen merkit nopeasti, koska nämä merkit voivat viitata uhkaavaan tai todelliseen patologiseen murtumaan tai selkäytimen puristukseen.

2. Väsymys
Elimistön vaste laajalle levinneisiin syöpäsoluihin vie energiaa ja johtaa jatkuvaan väsymykseen, jota usein pahentaa anemia tai hoidon sivuvaikutukset.
Syöpä lisää aineenvaihdunnan vaatimuksia, mikä kuluttaa voimavaroja ja aiheuttaa tätä väsymystä. Tutkimukset osoittavat, että väsymystä esiintyy 73 prosentilla miehistä, joilla on pitkälle edennyt eturauhassyöpä.
3. Selittämätön laihtuminen
Syöpä muuttaa aineenvaihduntaa ja vähentää ruokahalua, mikä johtaa laihtumiseen ilman muutoksia ruokavaliossa tai liikunnassa.
Tämä kakeksia-nimellä tunnettu prosessi tapahtuu, kun kasvaimet kuluttavat energiaa ja vapauttavat aineita, jotka tukahduttavat nälän. Painonpudotusta esiintyy yleisesti etäpesäkkeisiin sairastuneissa syöpätapauksissa.
Huomioi äkillinen tai merkittävä painon lasku, sillä se viittaa etenevään sairauteen tai ravitsemusongelmiin. Seuraa ruoan saantia ja punnitse itsesi säännöllisesti; ilmoita lääkärille, jos menetät yli 5 % kehon painosta kuukaudessa.
4. Virtsaamisongelmat
Suuret kasvaimet tai leviäminen virtsarakkoon painavat virtsaputkea, jolloin virtsan virtaus estyy ja aiheuttaa tiheää virtsaamista, yöllisiä heräämisiä virtsaamiseen, heikkoa virtsavirtausta, virtsavirtauksen aloittamisen tai ylläpitämisen vaikeutta, virtsaamisen kiireellisyyttä tai verta virtsassa tai siemennesteessä.
Nämä ongelmat häiritsevät virtsarakon hallintaa. Virtsaamisoireita esiintyy 63 prosentilla potilaista, joilla on pitkälle edennyt eturauhassyöpä.
Ole varovainen virtsassa tai siemennesteessä olevan veren kanssa, sillä veri on merkki mahdollisesta infektiosta tai verenvuodosta, joka vaatii kiireellistä arviointia. Muut tilat, kuten infektiot, aiheuttavat samanlaisia ongelmia, joten vältä itsediagnoosia ja hakeudu testeihin, jos oireet kestävät yli viikon.
Virtsassa tai siemennesteessä on verta, koska eturauhaskasvainkudos tai etäpesäkkeet syövyttävät verisuonia. Näkyvän veren esiintymistiheys virtsassa tai siemennesteessä on pienempi kuin virtsatietukoksen tai luukivun esiintymistiheys. Potilaiden on hakeuduttava arviointiin, jos he näkevät verta, koska verenvuoto voi viitata paikalliseen kasvaimen tunkeutumiseen, virtsateiden vaurioon tai muihin samanaikaisiin tiloihin, jotka vaativat hoitoa.
5. Jalkojen tai lantion alueen turvotus
Syöpä leviää imusolmukkeisiin ja estää nesteen poistumisen, mikä johtaa lymfedeemaksi kutsuttuun kertymään ja aiheuttaa turvotusta tai kipua jalkoihin, lantioon tai vatsaan.
Tämä tukos heikentää imunestejärjestelmän toimintaa. Syövän leviäminen imusolmukkeisiin tapahtuu noin 10,6 prosentissa etäpesäkkeistä, joten turvotus on jokseenkin yleinen oire.
6. Erektiohäiriöt
Syöpä tai sen hoidot vaurioittavat eturauhasen lähellä olevia hermoja, mikä heikentää verenkiertoa ja aiheuttaa vaikeuksia saavuttaa tai ylläpitää erektiota.
Seksuaalitoiminnan oireita, mukaan lukien erektiohäiriöitä, esiintyy 62 prosentilla potilaista.
7. Käsien tai jalkojen heikkous
Luihin tai selkärankaan levinnyt syöpä puristaa hermoja, mikä vähentää lihasvoimaa ja aiheuttaa heikkoutta tai puutumista.
Tämä hermojen puristuminen vaikuttaa signaalinsiirtoon. Neurologisia komplikaatioita esiintyy 15-30 prosentissa metastaattitapauksista.
Tarkkaile äkillistä puhkeamista, sillä heikkous viittaa hätätilanteisiin, kuten selkäydinongelmiin. Hakeudu välittömästi hoitoon, jos heikkous yhdistyy kipuun tai koordinaatiokyvyn heikkenemiseen pysyvien vaurioiden välttämiseksi.
8. Maksaan liittyvät oireet
Syöpäsolut tunkeutuvat maksaan ja heikentävät maksan toimintaa, jolloin syntyy vatsakipua, pahoinvointia, huonoa ruokahalua, turvonnutta vatsaa, keltaisuutta tai ihon kutinaa. Nämä oireet johtuvat toksiinin kertymisestä tai tulehduksesta. Noin 10 % eturauhassyövän etäpesäkkeistä leviää maksaan.
Tarkkaile ihon tai silmien kellastumista, sillä keltaisuus vaatii nopeaa toimintaa komplikaatioiden välttämiseksi. Vältä alkoholin käyttöä.
9. Keuhkoihin liittyvät oireet
Keuhkoihin levinnyt syöpä häiritsee hengitystä, mikä aiheuttaa jatkuvaa yskää, hengenahdistusta tai veren yskimistä. Kasvaimet ärsyttävät hengitysteitä tai aiheuttavat nesteen kertymistä. Noin 9 % eturauhassyövän etäpesäkkeistä leviää keuhkoihin.
Ole varovainen veren kanssa yskässä, sillä veri viestii vakavista ongelmista. Lepää ja vältä ärsyttäviä aineita, mutta mene lääkäriin, jos sinulla on pysyviä hengitystieoireita.
Eturauhasen metastaattisen karsinooman diagnoosi
Lääkärit yhdistävät kliinisen arvioinnin, laboratoriokokeet, kudosdiagnoosin ja kuvantamistutkimukset diagnosoidakseen metastaattisen eturauhaskarsinooman. Alla on lueteltu tärkeimmät diagnoosivaiheet.
Anamneesi ja lääkärintarkastus
Lääkäri kysyy virtsaamisoireista, luukivuista, systeemisistä oireista ja aiemmista eturauhassyöpäkokeiden tuloksista. Lääkäri tekee lääkärintarkastuksen, johon kuuluu digitaalinen peräsuolen tutkimus eturauhasen kyhmyjen arvioimiseksi ja imusolmuketutkimus lantion tai nivusten suurentumisen löytämiseksi. Kliininen anamneesi ohjaa laboratorio- ja kuvantamistutkimusten valintaa.
Eturauhaspesifisen antigeenin verikoe
Lääkärit käyttävät eturauhaspesifisen antigeenin verikoetta kasvaimen aktiivisuuden arvioimiseen ja tautisuuntausten seuraamiseen. Prostataspesifisen antigeenin nouseva taso tai korkea absoluuttinen prostataspesifisen antigeenin taso lisää epäilyä etenevästä tai metastaattisesta taudista, mutta eturauhaspesifinen antigeeni ei yksinään voi vahvistaa metastaattista leviämistä. Lääkärit tulkitsevat eturauhaspesifisen antigeenin tuloksia yhdessä kuvantamislöydösten ja biopsiatulosten kanssa.
Kudosdiagnoosi
Patologit tutkivat biopsialla saadun eturauhaskudoksen diagnoosin vahvistamiseksi ja kasvaimen aggressiivisuuden luokittelemiseksi Gleason-järjestelmän tai vastaavien luokitusjärjestelmien avulla. Kun etäpesäkkeen alkuperästä ei ole varmuutta, lääkärit voivat ottaa koepalan etäpesäkkeestä varmistaakseen, että etäpesäkkeen kasvain on eturauhaskarsinooma eikä toinen primaarisyöpä. Kudosdiagnoosi ohjaa hoitovalintoja.
Tavanomaiset kuvantamistutkimukset
Lääkärit käyttävät yleisesti tietokonetomografiakuvauksia ja magneettikuvausta arvioidakseen lantion imusolmukkeita, sisäelimiä ja paikallisen kasvaimen laajuutta. Luun tähystyskuvaus teknetiumpohjaisilla menetelmillä on perinteisesti ollut vakiotesti luustometastaasien tunnistamiseksi. Tavanomaisella kuvantamistestillä havaitaan monia kliinisesti merkittäviä etäpesäkkeitä, mutta pienet tai varhaiset etäpesäkkeet voivat jäädä huomaamatta.
Eturauhaspesifisen kalvoantigeenin positroniemissiotomografia.
Nykyaikainen molekyylikuvantaminen eturauhaspesifisen membraaniantigeenin positroniemissiotomografialla tarjoaa tavanomaista kuvantamista suuremman herkkyyden ja spesifisyyden pienten imusolmuke- ja luumetastaasien havaitsemisessa. Eturauhaspesifisen membraaniantigeenin positroniemissiotomografia tunnistaa etäpesäkkeitä, jotka tavanomaisella kuvantamisella jäävät huomaamatta, ja se muuttaa etenemisvaiheen määrittämistä ja hoitopäätöksiä huomattavassa osassa suuren riskin potilaista. Lääkärit harkitsevat eturauhaspesifisen membraaniantigeenin positroniemissiotomografiaa, kun tarkka vaiheistus muuttaa hoitoa, erityisesti korkean riskin tai uusiutuvan taudin kohdalla.
Laboratoriokokeet ja toiminnalliset testit
Lääkärit tilaavat täydellisen verenkuvan ja maksan toimintakokeet anemian, maksan osallistumisen ja muiden systeemisten vaikutusten arvioimiseksi. Lääkärit mittaavat alkalisen fosfataasin, kun luustometastaasit ovat todennäköisiä, koska alkalinen fosfataasi nousee usein luun osallistumisen yhteydessä. Lääkärit arvioivat kalsiumin ja munuaisten toiminnan, kun luustometastaasit tai virtsatietukos vaikuttavat todennäköisiltä.
















:max_bytes(150000):strip_icc():format(webp)/prostate-cancer-diagnosis-5b47774d46e0fb0054930f2b.png)