| Selluliitti | |
|---|---|
 |
|
| Ihon selluliitti | |
| Erikoisuus | Tartuntatauti, dermatologia |
| Oireet | Punainen, kuuma, kivulias ihoalue, kuume |
| Kesto | 7–10 päivää |
| Syyt | Bakteerit |
| Riskitekijät | Rikko ihossa, liikalihavuus, jalkojen turvotus, vanhuus |
| Diagnostinen menetelmä | Perustuu oireisiin |
| Differentiaalinen diagnoosi | Syvä laskimotromboosi, stasis-dermatiitti, erysipelas, Lyme-tauti, nekrotisoiva fasciitis |
| Hoito | Vahingoittuneen alueen korkeus |
| Lääkitys | Antibiootit, kuten kefaleksiini |
| Taajuus | 21,2 miljoonaa (2015) |
| Kuolemat | 16900 (2015) |
Selluliitti on bakteeri-infektio, johon liittyy ihon sisäkerroksia. Se vaikuttaa erityisesti dermiin ja ihonalaisiin rasvoihin. Merkkejä ja oireita ovat punoitusalue, joka kasvaa muutaman päivän kuluessa. Punoitusalueen rajat eivät yleensä ole teräviä ja iho voi olla turvonnut. Vaikka punoitus muuttuu usein valkoiseksi painetta käytettäessä, näin ei ole aina. Infektioalue on yleensä tuskallista. Imusolmukkeet voivat toisinaan olla mukana, ja henkilöllä voi olla kuume ja väsymys.
Jalat ja kasvot ovat yleisimpiä alueita, vaikka selluliittia voi esiintyä missä tahansa kehon osassa. Jalkaan vaikuttaa tyypillisesti ihon rikkoutuminen. Muita riskitekijöitä ovat liikalihavuus, jalkojen turvotus ja vanhuus. Kasvoinfektioiden tapauksessa ihon rikkoutuminen etukäteen ei ole yleensä tapaus. Yleisimmin mukana olevat bakteerit ovat streptokokit ja Staphylococcus aureus. Toisin kuin selluliitti, erysipelas on bakteeri-infektio, johon liittyy ihon pinnallisempia kerroksia, ja jolla on punoitusta hyvin määritellyillä reunoilla, ja johon liittyy useammin kuume. Diagnoosi perustuu yleensä esiintyviin oireisiin, kun taas soluviljely on harvoin mahdollista. Ennen diagnoosin tekemistä vakavammat infektiot, kuten taustalla oleva luuinfektio tai nekrotisoiva fasciitti, tulisi sulkea pois.
Ihoselluliitin hoito tehdään tyypillisesti suun kautta otettavilla antibiooteilla, kuten kefaleksiini, amoksisilliini tai kloksasilliini. Ne, jotka ovat vakavasti allergisia penisilliinille, voidaan määrätä erytromysiinille tai klindamysiinille. Kun metisilliiniresistentti S. aureus (MRSA) on huolenaihe, doksisykliiniä tai trimetopriimi / sulfametoksatsolia voidaan lisäksi suositella. Mätä tai aikaisemmat MRSA-infektiot aiheuttavat huolta. Tartunnan alueen kohottaminen voi olla hyödyllistä, samoin kuin kipulääkkeet.
Mahdollisia komplikaatioita ovat paiseiden muodostuminen. Noin 95% ihmisistä on parempia 7-10 päivän hoidon jälkeen. Diabetesta sairastavilla on kuitenkin usein huonommat tulokset. Selluliittia esiintyi noin 21,2 miljoonalla ihmisellä vuonna 2015. Yhdysvalloissa noin kahdella tuhannesta ihmisestä vuodessa on tapaus, joka vaikuttaa säären alaosaan. Selluliitti johti vuonna 2015 noin 16 900 kuolemaan maailmanlaajuisesti. Isossa-Britanniassa selluliitti oli syy 1,6 prosentille sairaalahoitoon.
Merkit ja oireet
Selluliitin tyypilliset oireet ovat alue, joka on punainen, kuuma ja kivulias. Tässä esitetyt valokuvat ovat lieviä tai kohtalaisia tapauksia, eivätkä ne edusta tilan aikaisempia vaiheita.
-
Selluliitti hankauksen jälkeen: Huomaa, että käsivarren punaiset juovat imusolmukkeisiin osallistumisesta.
-
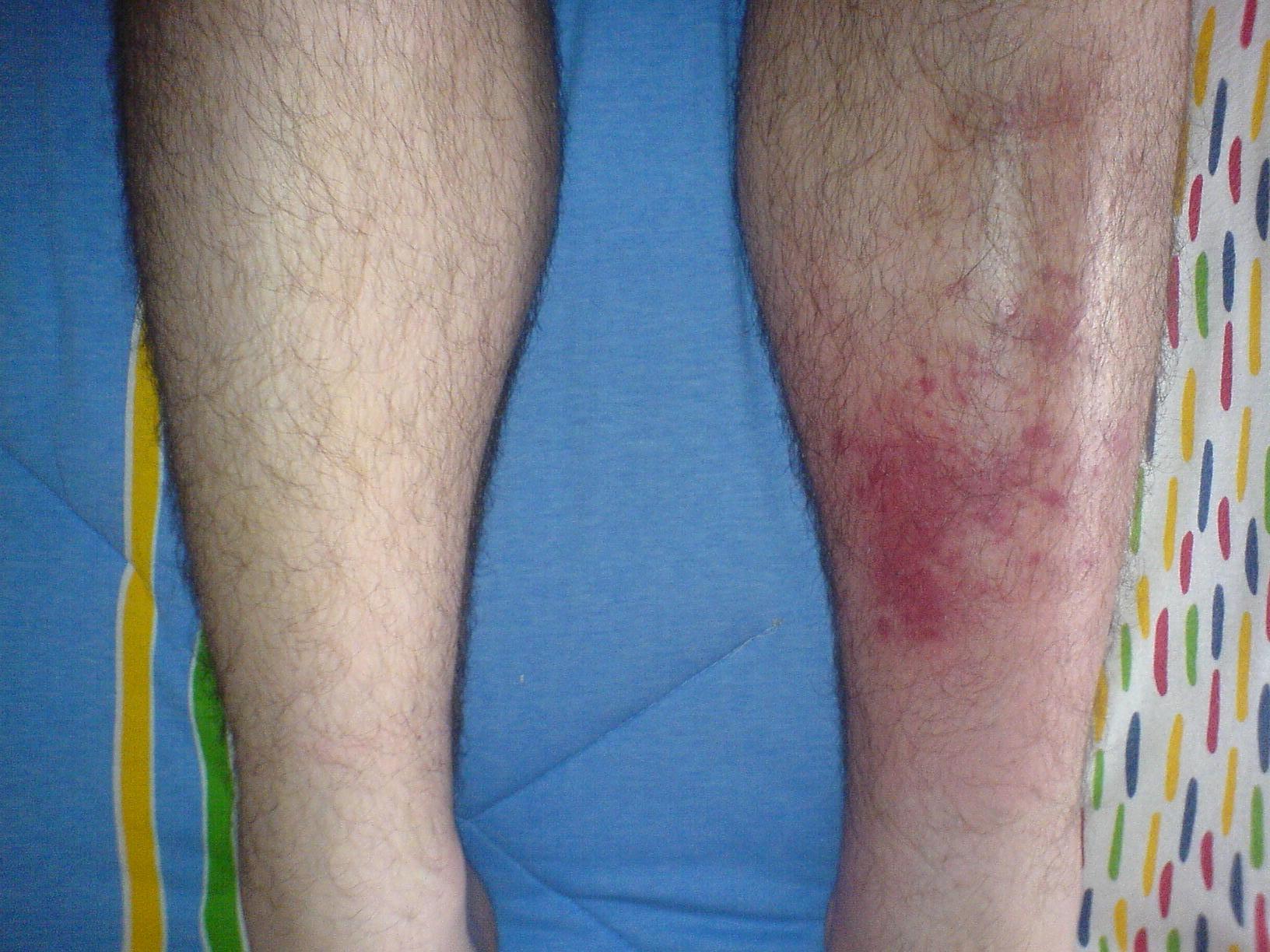
Tartunnan saanut vasen sääriluukku verrattuna oikeanpuoleiseen säären alueeseen ilman oireita.
-
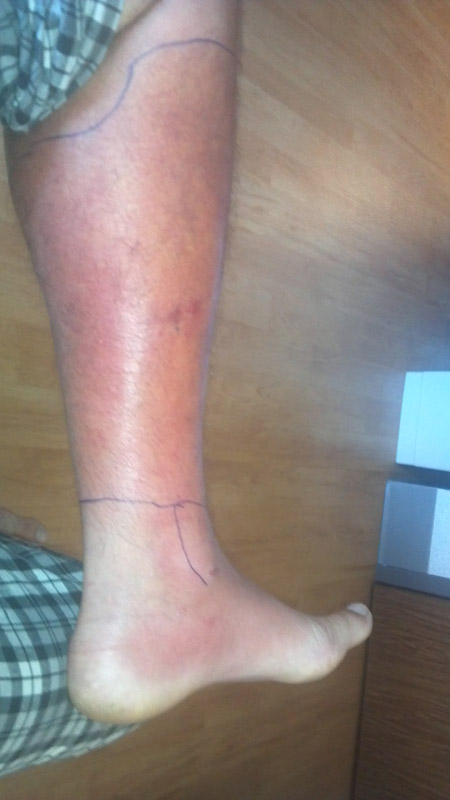
Jalan selluliitti, johon liittyy jalka.
Komplikaatiot
Mahdollisia komplikaatioita voivat olla paiseiden muodostuminen, fasciitis ja sepsis.
Syyt
Selluliitti johtuu bakteereista, jotka pääsevät kudokseen ja tartuttavat niitä ihon rikkoutumisten kautta. Ryhmä A Streptococcus ja Staphylococcus ovat infektion yleisimpiä syitä ja niitä voi esiintyä iholla normaalina kasvistona terveillä yksilöillä.
Noin 80% Ludwigin angina pectoriksesta tai submandibulaarisen tilan selluliitista johtuu hammasinfektioista. Sekä aerobien että anaerobien aiheuttamat sekatartunnat liittyvät yleisesti tämän tyyppiseen selluliittiin. Tyypillisesti tämä sisältää alfa-hemolyyttisiä streptokokkeja, stafylokokkeja ja bakteriideja.
Selluliittia altistaviin olosuhteisiin kuuluvat hyönteisten tai hämähäkkien purenta, rakkulat, eläimen purema, tatuoinnit, kutinainen (kutiseva) ihottuma, äskettäinen leikkaus, urheilijan jalka, kuiva iho, ekseema, injektiolääkkeet (erityisesti ihonalaiset tai lihaksensisäiset injektiot tai suonensisäiset yritykset) injektio ”kaipaa” tai puhaltaa laskimoon), raskaus, diabetes ja liikalihavuus, jotka voivat vaikuttaa verenkiertoon, samoin kuin palovammat ja kiehuvat, vaikka onkin keskusteltu siitä, edistävätkö pienet jalkavauriot. Selluliitin esiintyminen voi myös liittyä harvinaiseen sairauteen hydradenitis suppurativa tai leikkaavaan selluliittiin.
Ihon ulkonäkö auttaa lääkäriä diagnoosin määrittämisessä. Lääkäri voi myös ehdottaa verikokeita, haavaviljelmää tai muita testejä, jotka auttavat sulkemaan veritulpan syvälle jalkojen laskimoihin. Alaraajan selluliitille on tunnusomaista syvän laskimotromboosin kaltaiset oireet, kuten lämpö, kipu ja turvotus (tulehdus).
Punoittava iho tai ihottuma voi merkitä syvempää, vakavampaa infektiota ihon sisäkerroksissa. Ihon alle tulleet bakteerit voivat levitä nopeasti, päästä imusolmukkeisiin ja verenkiertoon ja levitä koko kehoon. Tämä voi johtaa influenssan kaltaisiin oireisiin, joissa on korkea lämpötila ja hikoilu tai tunne kylmää ravistellen, koska sairastunut ei voi lämmetä.
Harvinaisissa tapauksissa infektio voi levitä syvälle kudoskerrokselle, jota kutsutaan fasciaaliseksi vuoraukseksi. Nekrotisoiva fasciitis, jota tiedotusvälineet kutsuvat myös ”lihaa syöviksi bakteereiksi”, on esimerkki syvän kerroksen infektiosta. Se on lääketieteellinen hätätilanne.
Riskitekijät
Iäkkäät ja heikentynyt immuunijärjestelmä ovat erityisen alttiita selluliitin sairastumiselle. Diabeetikot ovat alttiimpia selluliitille kuin koko väestö immuunijärjestelmän heikkenemisen takia; ne ovat erityisen alttiita jalkojen selluliitille, koska tauti aiheuttaa jalkojen verenkierron heikkenemistä, mikä johtaa diabeettisiin jalka- tai jalkahaavaumiin. Huono verensokeritason hallinta antaa bakteerien kasvaa nopeammin vaurioituneessa kudoksessa ja helpottaa nopeaa etenemistä, jos infektio pääsee verenkiertoon. Neuraalinen rappeutuminen diabeteksessa tarkoittaa, että nämä haavaumat eivät välttämättä ole tuskallisia, joten ne usein saavat tartunnan. Ne, jotka ovat kärsineet poliomyeliitistä, ovat myös alttiita verenkierto-ongelmille, erityisesti jaloissa.
Immunosuppressiiviset lääkkeet ja muut immuunijärjestelmää heikentävät sairaudet tai infektiot ovat myös tekijöitä, jotka lisäävät infektion todennäköisyyttä. Vesirokko ja vyöruusu aiheuttavat usein rakkuloita, jotka avautuvat ja tarjoavat aukon ihoon, jonka kautta bakteerit voivat päästä. Lymfedeema, joka aiheuttaa turvotusta käsivarsissa ja / tai jaloissa, voi myös asettaa yksilön vaaraan.
Jalkojen ja jalkojen verenkiertoon vaikuttavat sairaudet, kuten krooninen laskimoiden vajaatoiminta ja suonikohjut, ovat myös selluliitin riskitekijöitä.
Selluliitti on yleistä myös tiheässä väestössä, jolla on yhteisiä hygieniatuotteita ja yhteisiä asuintiloja, kuten sotilaslaitokset, korkeakoulujen asuntolat, hoitokodit, öljyalustat ja kodittomat turvakodit.
Diagnoosi
Selluliitti on useimmiten kliininen diagnoosi, joka monilla ihmisillä on helppo tunnistaa pelkästään historian ja fyysisen tutkimuksen perusteella, ja nopeasti leviävät ihon turvotuksen, punoituksen ja kuumuuden alueet, joihin liittyy toisinaan alueellisten imusolmukkeiden tulehdus. Vaikka klassisesti erotetaan erillisenä kokonaisuutena erysipeloista levittämällä syvemmälle ihonalaisiin kudoksiin, monet kliinikot voivat luokitella erysipelat selluliitiksi. Molempia hoidetaan usein samalla tavalla, mutta furunkuliin, karbunkulaan tai paiseeseen liittyvä selluliitti johtuu yleensä S. aureus, joka voi vaikuttaa hoitopäätöksiin, erityisesti antibioottien valintaan. Streptokokki-organismien aiheuttama ei-märkivän selluliitin ihoärsytys on harvoin hyödyllistä diagnoosin kannalta, ja veriviljelmät ovat positiivisia alle 5 prosentissa tapauksista.
On tärkeää arvioida samanaikaisesti esiintyvän paise, koska tämä havainto vaatii yleensä kirurgisen tyhjennyksen pelkän antibioottihoidon sijaan. Lääkärien kliininen paiseiden arviointi voi olla rajallinen, varsinkin tapauksissa, joissa kovettuminen on laajaa, mutta kokeneen lääkärin tekemä sängyn ultraäänitutkimus erottaa helposti paiseen ja selluliittiin ja voi muuttaa hoitoa jopa 56 prosentissa tapauksista. Ultraäänen käyttö paiseiden tunnistamiseen voidaan myös osoittaa antibioottien vajaatoiminnassa. Selluliitilla on ominainen ”mukulakivinen” ulkonäkö, joka osoittaa ihonalaisen turvotuksen ilman määriteltyä hypoekoista, heterogeenista nestekokoelmaa, joka viittaisi paiseeseen.
Differentiaalinen diagnoosi
Muita selluliittia jäljitteleviä sairauksia ovat syvä laskimotromboosi, joka voidaan diagnosoida puristusjalan ultraäänellä, ja stasis-dermatiitti, joka on ihon tulehdus huonosta verenkierrosta. Merkkejä vakavammasta infektiosta, kuten nekrotisoiva fasciitis tai kaasugrreeni, joka vaatisi nopeaa kirurgista toimenpidettä, ovat purppuranpunaiset pullot, ihon limakalvot, ihonalaiset turvotukset ja systeeminen toksisuus. Väärä diagnoosi voi tapahtua jopa 30%: lla ihmisistä, joilla epäillään alaraajojen selluliittia, mikä johtaa 50000–130 000 tarpeettomaan sairaalahoitoon ja 195-515 miljoonan dollarin vuoteen välttyviin terveydenhuoltomenoihin Yhdysvalloissa. Ihotautilääkäreiden arvioiman selluliittia epäiltyjen tapausten on osoitettu vähentävän väärän diagnoosin määrää ja parantavan potilaan tuloksia.
Liittyvistä tuki- ja liikuntaelimistön löydöksistä raportoidaan joskus. Kun se esiintyy akne-konglobatan, hidradenitis suppurativan ja pilonidisten kystien kanssa, oireyhtymää kutsutaan follikulaarisen tukoksen triaadiksi tai tetradiksi.
Lyme-tauti voidaan diagnosoida väärin selluliitiksi. Tyypillinen häränsilmäihottuma ei aina ilmene Lymen taudissa (ihottumalla ei ehkä ole keskushermostoa tai rengasmaista puhdistumaa tai se ei näy lainkaan). Lymea tukeviin tekijöihin kuuluvat viimeaikaiset ulkoilutoiminnot, joissa Lyme on yleistä, ja ihottuma selluliitin epätavallisessa paikassa, kuten kainalossa, nivusissa tai polven takana. Lyme voi myös johtaa pitkäaikaisiin neurologisiin komplikaatioihin. Selluliitin tavallinen hoito, kefaleksiini, ei ole hyödyllinen Lymen taudissa. Kun on epäselvää, mikä niistä on läsnä, IDSA suosittelee kefuroksiimiaksetiilihoitoa tai amoksisilliini / klavulaanihappoa, koska ne ovat tehokkaita molempia infektioita vastaan.
Selluliitin ehkäisy
Niillä, joilla on aiemmin ollut selluliitti, antibioottien käyttö voi auttaa estämään tulevia jaksoja. CREST suosittelee tätä niille, joilla on ollut enemmän kuin kaksi jaksoa. Vuoden 2017 meta-analyysissä havaittiin hyöty ennaltaehkäisevistä antibiooteista toistuvalle alaraajojen selluliitille, mutta ennaltaehkäisevät vaikutukset näyttävät vähenevän antibioottihoidon lopettamisen jälkeen.
Selluliitin hoito
Antibiootteja määrätään yleensä, ja aine valitaan epäiltyjen organismien ja märkivyyden läsnäolon tai puuttumisen perusteella, vaikka paras hoitovaihtoehto on epäselvä. Jos paise on myös läsnä, kirurginen tyhjennys on yleensä osoitettu, ja antibiootteja määrätään usein samanaikaiselle selluliitille, varsinkin jos se on laaja. Kivunlievitystä määrätään myös usein, mutta liiallinen kipu on aina tutkittava, koska se on nekrotisoivan fasciitin oire. Vahingoittuneen alueen korkeutta suositellaan usein.
Steroidit voivat nopeuttaa toipumista antibiooteilla.
Antibiootit
Antibioottien valinnat riippuvat alueellisesta saatavuudesta, mutta penisillinaasiresistentti puolisynteettinen penisilliini tai ensimmäisen sukupolven kefalosporiini on tällä hetkellä suositeltava selluliittia varten ilman paiseita. Antibioottikuuri ei ole tehokas 6-37% tapauksista.
Epidemiologia
Selluliitti vuonna 2015 johti maailmanlaajuisesti noin 16 900 kuolemaan, kun se vuonna 2005 oli 12 600.
.
















