Epilepsia on aivosairaus, joka aiheuttaa toistuvia, provosoimattomia kohtauksia. Lääkärisi voi diagnosoida sinulle epilepsian, jos sinulla on kaksi provosoimatonta kohtausta tai yksi provosoimaton kohtaus, jonka riski on suuri. Kaikki kohtaukset eivät johdu epilepsiasta. Kohtaukset voivat liittyä aivovammaan tai perheen piirteeseen, mutta usein syy on täysin tuntematon.
Epilepsian diagnoosi
Lääkärisi tarkistaa oireesi ja sairaushistoriasi diagnosoidakseen tilasi. Lääkärisi voi määrätä useita testejä epilepsian diagnosoimiseksi ja kohtausten syyn määrittämiseksi. Arviosi voi sisältää:
- Neurologinen tutkimus. Lääkärisi voi testata käyttäytymistäsi, motorisia kykyjäsi, henkistä toimintaasi ja muita alueita diagnosoidakseen tilasi ja määrittääkseen epilepsian tyypin.
- Verikokeet. Lääkärisi voi ottaa verinäytteitä infektioiden, geneettisten sairauksien tai muiden kohtauksiin mahdollisesti liittyvien sairauksien varalta.
Lääkärisi voi myös ehdottaa testejä aivojen poikkeavuuksien havaitsemiseksi, kuten:
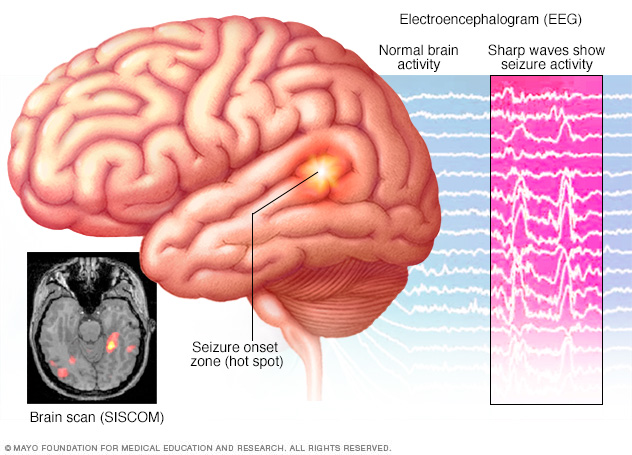
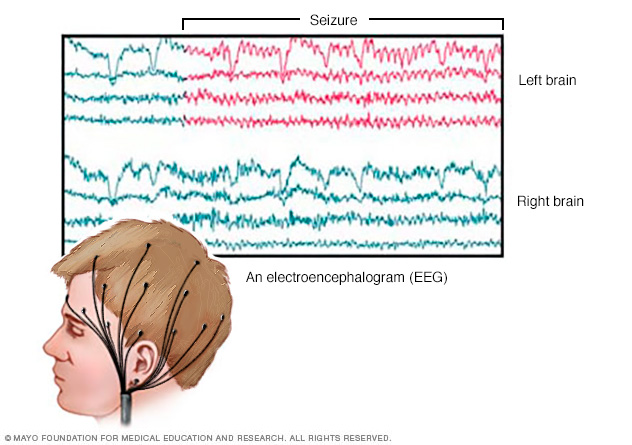
- Elektroenkefalogrammi (EEG). Tämä on yleisin epilepsian diagnosointiin käytetty testi. Tässä testissä elektrodit kiinnitetään päänahkaan tahnamaisella aineella tai korkilla. Elektrodit tallentavat aivojen sähköisen toiminnan. Jos sinulla on epilepsia, normaalissa aivoaaltokuviossasi on yleistä muutoksia, vaikka sinulla ei olisi kohtausta. Lääkärisi voi seurata sinua videolla, kun suoritat EEG:n ollessasi hereillä tai unessa, jotta voit tallentaa kouristukset. Kohtausten kirjaaminen voi auttaa lääkäriä määrittämään, millaisia kohtauksia sinulla on, tai sulkea pois muita sairauksia. Tämä testi voidaan tehdä lääkärin vastaanotolla tai sairaalassa. Tarvittaessa sinulla voi olla myös ambulatorinen EEG, jota käytät kotona, kun EEG tallentaa kohtaustoimintaa muutaman päivän ajan. Lääkärisi voi antaa sinulle ohjeita tehdä jotain, joka aiheuttaa kouristuksia, kuten nukkua vähän ennen testiä.
- Korkean tiheyden EEG. EEG-testin muunnelmassa lääkärisi voi suositella korkeatiheyksistä EEG:tä, joka asettaa elektrodit lähemmäksi kuin tavanomainen EEG – noin puolen sentin etäisyydellä toisistaan. Suuritiheyksinen EEG voi auttaa lääkäriäsi määrittämään tarkemmin, mihin aivoalueisiisi kohtaukset vaikuttavat.
- Tietokonetomografia (CT) skannaus. CT-skannaus käyttää röntgensäteitä poikkileikkauskuvien saamiseksi aivoistasi. CT-skannaukset voivat paljastaa aivoissasi poikkeavuuksia, jotka saattavat aiheuttaa kohtauksiasi, kuten kasvaimia, verenvuotoa ja kystat.
- Magneettiresonanssikuvaus (MRI). MRI käyttää tehokkaita magneetteja ja radioaaltoja luodakseen yksityiskohtaisen kuvan aivoistasi. Lääkärisi saattaa pystyä havaitsemaan aivoissasi vaurioita tai poikkeavuuksia, jotka voivat aiheuttaa kohtauksiasi.
- Toiminnallinen MRI (fMRI). Funktionaalinen MRI mittaa verenkierron muutoksia, jotka tapahtuvat, kun tietyt aivosi osat toimivat. Lääkärit voivat käyttää fMRI:tä ennen leikkausta kriittisten toimintojen, kuten puheen ja liikkeen, tarkan sijainnin tunnistamiseksi, jotta kirurgit voivat välttää näiden paikkojen vammoja leikkauksen aikana.
- Positroniemissiotomografia (PET). PET-skannaukset käyttävät pientä määrää pienen annoksen radioaktiivista materiaalia, joka ruiskutetaan suoneen, mikä auttaa visualisoimaan aivojen aktiivisia alueita ja havaitsemaan poikkeavuuksia.
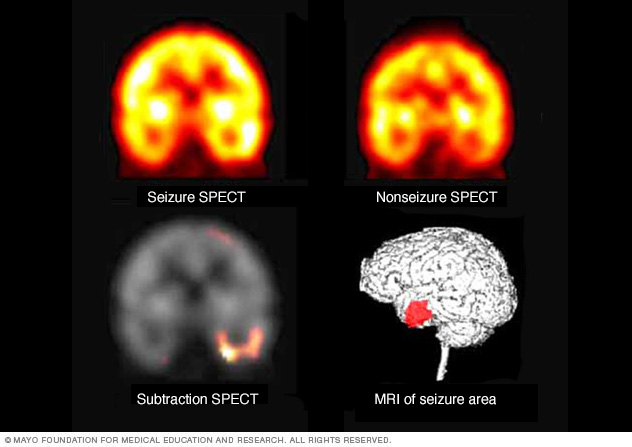
- Yhden fotonin emission tietokonetomografia (SPECT). Tämän tyyppistä testiä käytetään ensisijaisesti, jos sinulla on ollut MRI ja EEG, jotka eivät osoittaneet kohtausten alkamispaikkaa aivoissasi. SPECT-testissä käytetään pientä määrää pienen annoksen radioaktiivista materiaalia, joka injektoidaan suoneen, jotta voidaan luoda yksityiskohtainen, kolmiulotteinen kartta verenvirtauksen aktiivisuudesta aivoissasi kohtausten aikana. Lääkärit voivat myös suorittaa eräänlaisen SPECT-testin, jota kutsutaan subtraction ictal SPECT:ksi, joka on rekisteröity magneettikuvaukseen (SISCOM), joka voi antaa vieläkin yksityiskohtaisempia tuloksia.
- Neuropsykologiset testit. Näissä testeissä lääkärit arvioivat ajattelua, muistia ja puhetaitojasi. Testitulokset auttavat lääkäreitä määrittämään, mitkä aivoalueesi ovat kärsineet.
Testitulostesi lisäksi lääkärisi voi käyttää analyysitekniikoiden yhdistelmää auttaakseen paikantamaan, mistä aivokohtaukset alkavat:
- Tilastollinen parametrinen kartoitus (SPM). SPM on menetelmä, jolla verrataan aivoalueita, joilla on lisääntynyt aineenvaihdunta kohtausten aikana, normaaleihin aivoihin, mikä voi antaa lääkäreille käsityksen kohtausten alkamisesta.
- Curry-analyysi. Curry-analyysi on tekniikka, joka ottaa EEG-tiedot ja heijastaa ne aivojen MRI-kuvaan näyttääkseen lääkäreille, missä kohtauksia esiintyy.
- Magnetoenkefalografia (MEG). MEG mittaa aivojen toiminnan tuottamia magneettikenttiä tunnistaakseen mahdolliset kohtausten alkamisalueet.
Kohtaustyyppisi ja kohtausten alkamispaikan tarkka diagnoosi antaa sinulle parhaan mahdollisuuden löytää tehokas hoito.
Valmistautuminen lääkärin vastaanotolle
Aloitat todennäköisesti käymällä perhe- tai yleislääkärin vastaanotolla. Joissakin tapauksissa, kun soitat varataksesi ajan, sinut voidaan kuitenkin ohjata välittömästi erikoislääkärille, kuten aivo- ja hermostosairauksiin koulutetun lääkärin (neurologi) tai epilepsiakoulutuksen saaneen neurologin (epileptologi) puoleen.
Koska tapaamiset voivat olla lyhyitä ja koska puhuttavaa on usein paljon, on hyvä valmistautua hyvin lääkärin käyntiin. Tässä on joitain tietoja, jotka auttavat sinua valmistautumaan tapaamiseen ja tietää, mitä lääkärisi kysyy sinulta.
Mitä voit tehdä valmistautuaksesi
- Pidä yksityiskohtainen kohtauskalenteri. Aina kun kohtaus ilmenee, kirjoita ylös aika, kohtaamasi tyyppi ja kuinka kauan se kesti. Huomioi myös kaikki olosuhteet, kuten lääkkeiden väliin jääminen, unihäiriö, lisääntynyt stressi, kuukautiset tai muut tapahtumat, jotka voivat laukaista kohtaustoiminnan. Pyydä palautetta ihmisiltä, jotka saattavat tarkkailla kohtauksiasi, mukaan lukien perhe, ystävät ja työtoverit, jotta voit tallentaa tietoja, joita et ehkä tiedä.
- Huomioi mahdolliset ennakkovarausrajoitukset. Kun varaat ajan, kysy, tarvitseeko sinun tehdä jotain etukäteen, kuten rajoittaa ruokavaliotasi.
- Kirjoita muistiin tärkeimmät henkilökohtaiset tiedot, kuten viimeaikaiset elämänmuutokset tai suuret stressit.
- Luettele kaikki lääkkeet, vitamiinit tai lisäravinteet, joita käytät tai olet äskettäin käyttänyt.
- Ota perheenjäsen tai ystävä mukaasi. Joskus voi olla vaikea muistaa kaikkia tapaamisen aikana annettuja tietoja. Joku, joka on mukanasi, saattaa muistaa jotain, jonka olet unohtanut tai unohtanut. Lisäksi, koska et ehkä ole tietoinen kaikesta, mitä tapahtuu, kun sinulla on kohtaus, lääkärisi saattaa haluta esittää kysymyksiä jollekin, joka on nähnyt niitä.
- Kirjoita kysymyksiä lääkärillesi. Kysymysluettelon laatiminen auttaa sinua kysymään lääkäriltäsi mahdollisimman paljon tietoa.
Epilepsian osalta joitain peruskysymyksiä, jotka sinun on kysyttävä lääkäriltäsi, ovat:
- Mikä todennäköisesti aiheuttaa kohtaukseni?
- Millaisia testejä tarvitsen?
- Onko epilepsiani todennäköisesti tilapäinen vai krooninen?
- Mitä hoitomuotoa suosittelette?
- Mitä vaihtoehtoja ehdottamallesi ensisijaiselle hoitomenetelmälle on?
- Kuinka voin varmistaa, että en satuta itseäni, jos minulla on uusi kohtaus?
- Minulla on muita terveysongelmia. Miten voin parhaiten hallita niitä yhdessä?
- Onko olemassa rajoituksia, joita minun on noudatettava?
- Pitäisikö minun mennä asiantuntijalle? Mitä se maksaa ja korvaako vakuutukseni sen?
- Onko määräämällesi lääkkeelle geneeristä vaihtoehtoista lääkettä?
- Onko olemassa asiakirjoja, jotka voin viedä kotiini? Mitä nettisivuja suosittelette?
Niiden kysymysten lisäksi, joita olet valmis kysymään lääkäriltäsi, älä epäröi esittää kysymyksiä vastaanottosi aikana milloin tahansa.
Tietyt olosuhteet ja toiminnot voivat laukaista kohtauksia, joten se voi olla hyödyllistä:
- Vältä liiallista alkoholin käyttöä
- Vältä nikotiinin käyttöä
- Saada tarpeeksi unta
- Vähentää stressiä
On myös tärkeää alkaa pitää kirjaa kohtauksistasi ennen kuin vierailet lääkärin kanssa.
Mitä lääkärisi kysyy
Lääkärisi todennäköisesti kysyy sinulta näitä kysymyksiä:
- Milloin aloit kokea kohtauksia?
- Näyttävätkö kohtauksesi laukaisevan tietyt tapahtumat tai olosuhteet?
- Onko sinulla samanlaisia tuntemuksia juuri ennen kohtauksen alkamista?
- Ovatko kohtauksesi olleet toistuvia tai satunnaisia?
- Mitä oireita sinulla on, kun koet kohtauksen?
- Mikä näyttää parantavan kohtauksiasi?
- Mikä näyttää pahentavan kohtauksiasi?
Entä jos se ei ole epilepsia?
Tarkasteltuaan testituloksia lääkärisi saattaa huomata, että sinulla ei ole epilepsiaa. Sinulla voi olla lääketieteellinen tai psykologinen tila, joka aiheuttaa tapahtumia, jotka näyttävät epilepsiakohtauksilta. Siinä tapauksessa lääkärisi hoitaa sairauttasi sen sijaan, että antaisi sinulle kouristuslääkkeitä.